Une douleur qui tire, brûle ou pique sur le bord externe du pied peut gâcher la marche, le sport et même le repos. Quand elle s’accompagne de picotements et d’hypersensibilité au toucher, le nerf sural est souvent impliqué. La bonne nouvelle, c’est qu’une prise en charge précise apporte un soulagement durable. Découvrons comment repérer l’origine, traiter efficacement et prévenir la récidive, pas à pas.
💡 À retenir
- Environ 10% de la population souffre de douleurs au pied à un moment de sa vie.
- Le nerf sural est responsable de l’innervation de la peau au niveau du côté extérieur du pied.
- Des études montrent que des exercices spécifiques peuvent réduire les douleurs neuropathiques.
Comprendre la douleur sur le côté extérieur du pied
La douleur neuropathique se manifeste par brûlures, décharges électriques, fourmillements et hypersensibilité. Elle diffère d’une douleur mécanique liée à l’appui, à l’effort ou à une articulation irritée. Quand la gêne se localise sur la partie latérale, la peau peut devenir très sensible, parfois au simple contact d’une chaussette.
La douleur sur le côté extérieur du pied peut apparaître après une entorse, un changement de chaussures ou sans cause évidente. Elle peut être fluctuante, avec des pics le soir ou à la reprise de l’activité. Elle n’est pas rare et mérite une approche méthodique pour revenir à la marche et au sport sans appréhension.
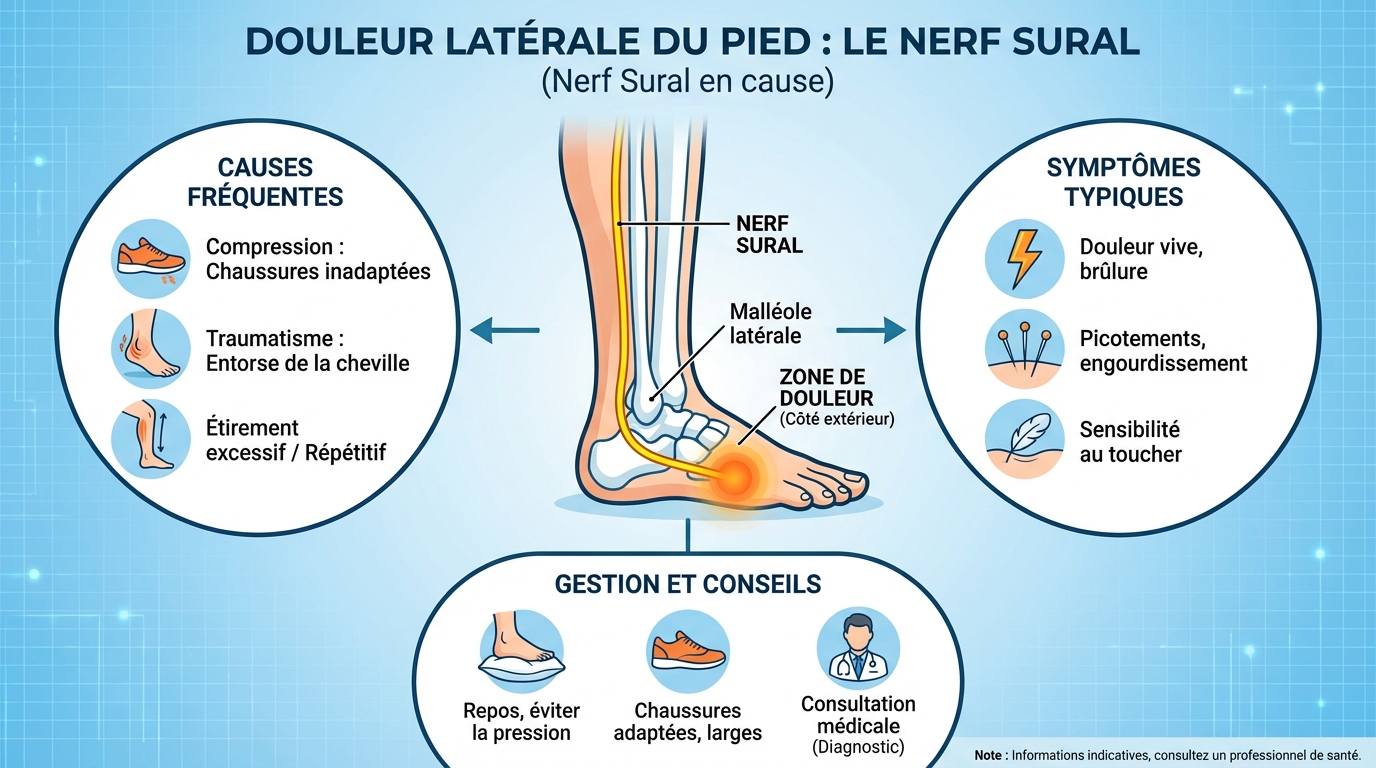
Symptômes associés
- Picotements, engourdissements, sensation de chaud ou de froid localisés.
- Douleur en bande le long du bord externe, parfois jusqu’au talon ou au petit orteil.
- Allodynie au toucher (le contact d’un vêtement irrite) ou hyperalgésie à la pression.
- Faiblesse des muscles fibulaires due à la douleur, instabilité à la marche sur terrain irrégulier.
Le rôle du nerf sural
Le nerf sural est un nerf sensitif qui apporte l’innervation cutanée latérale du pied. Il transmet les informations de douleur, de température et de toucher fin sur le bord externe, depuis la cheville jusqu’au cinquième orteil.
Quand il est irrité, comprimé ou étiré, le nerf sural peut expliquer une douleur sur le côté extérieur du pied avec des sensations de brûlure, de décharges et une hypersensibilité inhabituelle. Cette irritation survient lors d’un hématome post-entorse, d’une bottine trop serrée ou d’une cicatrice près de l’Achille.
Anatomie du nerf sural
Le nerf sural naît de branches du tibial et du fibulaire commun haut dans la jambe, descend à l’arrière du mollet, contourne la malléole latérale puis chemine vers le bord externe du pied. Il est purement sensitif. Son trajet superficiel le rend vulnérable aux pressions prolongées (chaussure rigide, strap mal placé), aux œdèmes après entorse et aux adhérences cicatricielles autour du tendon d’Achille.
Causes possibles de la douleur
Plusieurs origines coexistent parfois. La douleur sur le côté extérieur du pied n’est pas toujours nerveuse. Tendons, articulations et os peuvent mimer une douleur latérale et entretenir l’irritation du nerf par proximité.
- Tendinopathie des fibulaires (péroniers): douleur à la marche en dévers, à la course, à la montée sur la pointe externe du pied.
- Fracture de fatigue du 5e métatarsien: douleur vive, appui difficile, douleur nocturne, contexte d’augmentation rapide de l’entraînement.
- Entorse en varus de cheville: œdème et hématome pouvant comprimer le nerf sural dans les jours ou semaines suivantes.
- Arthrose ou irritation des articulations calcaneo-cuboïdienne et tarso-métatarsiennes latérales: douleur à l’appui prolongé et aux rotations.
- Compression extrinsèque: bottes, chaussures de sécurité, patins ou lanières appuyant sur le trajet nerveux.
- Neurome de Morton: classiquement antérieur entre 3e et 4e orteils, il peut coexister avec une douleur latérale par modification de l’appui et irriter le sural indirectement.
- Cicatrice post-chirurgie d’Achille, varices, kystes synoviaux: sources d’adhérences et de “pièges” pour le nerf.
Un examen clinique différencie généralement une cause mécanique (douleur à la mise en tension musculaire ou à la palpation tendineuse) d’une cause neuropathique (allodynie, paresthésies, signe de Tinel). Une imagerie peut être utile en cas de doute, de traumatisme ou de douleur persistante.
Solutions et traitements
Le traitement se construit étape par étape, du plus simple au plus spécialisé. L’objectif est de calmer la douleur, libérer le nerf, corriger les surcharges mécaniques et reprendre l’activité en sécurité. La douleur sur le côté extérieur du pied évolue favorablement quand le plan est individualisé.
Mesures initiales: repos relatif avec adaptation de l’activité, glaçage 10 à 15 minutes après l’effort, chaussures plus souples au col et au contrefort, semelle provisoire amortissante. Les antalgiques simples et les anti-inflammatoires peuvent aider à court terme, si compatibles avec votre profil médical.
Rééducation: travail de mobilité de cheville, glissements nerveux, renforcement progressif des fibulaires et proprioception. Des études montrent que des exercices spécifiques peuvent réduire les douleurs neuropathiques. Le kinésithérapeute ajuste l’intensité pour ne pas irriter le nerf tout en stimulant la récupération.
Techniques ciblées: taping de décharge, modification du laçage pour enlever la pression latérale, ondes de choc pour tendinopathies associées, infiltration cortisonée péri-nerveuse ou articulaire en cas d’échec du traitement conservateur. Dans de rares cas, une neurolyse chirurgicale (neurolyse) libère un nerf piégé.
Exercices de soulagement
- Glissements du nerf sural: assis, jambe tendue, pied en flexion plantaire/varus puis dorsiflexion/valgus en synchronisant la tête en inclinaison opposée. 2 séries de 10 à 15 mouvements sans déclencher la douleur.
- Étirement du mollet: face au mur, genou tendu puis fléchi, 30 à 45 secondes, 3 fois de chaque côté. Favorise l’espace et diminue les tensions sur le trajet nerveux.
- Renforcement des fibulaires: élastique, éversion contrôlée du pied, 3 séries de 12 répétitions, progression douce 2 à 3 fois par semaine.
- Équilibre unipodal: sur surface stable puis instable, 3 x 30 secondes, en contrôlant l’alignement genou-cheville.
- Auto-massage doux du bord externe: 2 à 3 minutes, sans écraser le nerf, pour assouplir les tissus superficiels.
Médicaments: selon avis médical, traitements des douleurs neuropathiques (par exemple gabapentinoïdes ou antidépresseurs tricycliques) peuvent être envisagés si la douleur persiste et impacte le sommeil. La décision se fait au cas par cas.
Quand consulter un professionnel
- Douleur brutale après traumatisme, difficulté à poser le pied, déformation ou gonflement marqué.
- Engourdissements progressifs, faiblesse du pied, douleur qui réveille la nuit ou s’aggrave malgré le repos.
- Terrain particulier: diabète, antécédent vasculaire, chirurgie récente d’Achille, signes infectieux.
- Douleur persistante au-delà de 10 à 14 jours malgré les mesures de base.
Prévention des douleurs au pied
Prévenir, c’est combiner technique, matériel et récupération. L’idée est d’éviter les pressions inutiles sur le trajet du nerf et les surcharges latérales répétées. Appliquez ces conseils dès la reprise pour limiter le risque de rechute.
Choix des chaussures: privilégiez un col souple autour de la malléole, un contrefort qui ne “mord” pas le tendon d’Achille et une largeur adaptée. Testez le laçage en “fenêtre” pour décomprimer une zone sensible. Changez de paire quand l’amorti est tassé et la semelle externe usée vers l’extérieur.
- Laçage en fenêtre: passez les lacets autour d’un œillet en sautant celui qui appuie sur la zone douloureuse, puis nouez. Réduit la pression locale.
- Progression d’entraînement: augmentez volume ou intensité par paliers raisonnables, en alternant jours chargés et jours légers.
- Renforcement et proprioception: 2 à 3 fois par semaine, pour stabiliser la cheville et répartir les charges sur l’avant-pied et le médio-pied.
- Variété des surfaces: alternez bitume, sentier souple et piste pour moduler les contraintes latérales.
- Hygiène tissulaire: hydratation, pauses actives au travail, chaussettes sans coutures épaisses qui frottent la malléole.
Adoptez une routine rapide: 5 minutes d’échauffement cheville-pied, vérification du laçage, contrôle de la foulée en évitant le pied qui “tombe” vers l’extérieur. En cas de réapparition d’une douleur sur le côté extérieur du pied, réduisez temporairement la charge, reprenez les exercices de glissement nerveux et consultez si la gêne ne décroît pas en quelques jours









