Quand on reçoit un diagnostic de maladie auto-immune, une question revient souvent : une maladie auto-immune peut elle disparaître avec le temps ou les traitements. La réponse est nuancée. Certaines personnes connaissent des périodes de rémission très longues, d’autres restent stables, et quelques cas s’éteignent presque complètement. Comprendre le mécanisme, les options thérapeutiques et les facteurs personnels aide à mieux se projeter et à reprendre la main sur son quotidien.
💡 À retenir
- Rarement. Certaines entrent en rémission longue, parfois sans traitement, mais une guérison définitive reste exceptionnelle et dépend du type de maladie et de nombreux facteurs individuels.
- Environ 8% de la population souffre d’une maladie auto-immune
- Des études montrent que certains patients peuvent connaître une rémission durable
- Importance de l’approche personnalisée dans le traitement
Comprendre les maladies auto-immunes
Une maladie auto-immune survient quand le système immunitaire perd sa capacité de distinction entre soi et non-soi et attaque par erreur des tissus sains. L’impact peut être localisé, comme la thyroïde dans la thyroïdite de Hashimoto, ou diffus, comme dans le lupus. À l’échelle d’une population, ces affections touchent près de 8% des personnes, avec des formes, des symptômes et des trajectoires très variés.
Le vécu au quotidien dépend de nombreux facteurs. Certaines maladies restent silencieuses longtemps, d’autres évoluent par poussées, alternant crises et accalmies. Cela explique pourquoi la question « une maladie auto-immune peut elle disparaître » n’a pas une réponse unique. Elle dépend du type de maladie, de l’intensité de la réponse immunitaire, des triggers environnementaux et des choix thérapeutiques.
Définition et fonctionnement du système immunitaire
Le système immunitaire normal maintient une tolérance immunitaire grâce à des mécanismes de contrôle, dont les lymphocytes T régulateurs et la suppression des cellules auto-réactives. Quand cette tolérance se fissure, des autoanticorps ou des cellules T cytotoxiques ciblent des organes ou des tissus. Des facteurs génétiques, des infections, le microbiote, le tabagisme ou des expositions toxiques peuvent contribuer à ce dérèglement.
On distingue généralement des formes « spécifiques d’organe » (diabète de type 1, thyroïdite de Hashimoto, maladie cœliaque, vitiligo) et des formes « systémiques » (lupus, polyarthrite rhumatoïde, sclérose en plaques, spondyloarthrites, maladies inflammatoires chroniques de l’intestin comme la maladie de Crohn et la rectocolite hémorragique). Chaque entité a sa signature immunologique, sa vitesse d’évolution et son pronostic.
Des symptômes fréquents incluent fatigue, douleurs articulaires, troubles digestifs, lésions cutanées, problèmes neurologiques, ou atteintes d’organes (rein, cœur, yeux). Leur variabilité nourrit l’incertitude et la question récurrente « une maladie auto-immune peut elle disparaître » lorsque les symptômes s’apaisent. Parfois l’amélioration reflète une rémission, parfois un effet du traitement, parfois une fluctuation naturelle.
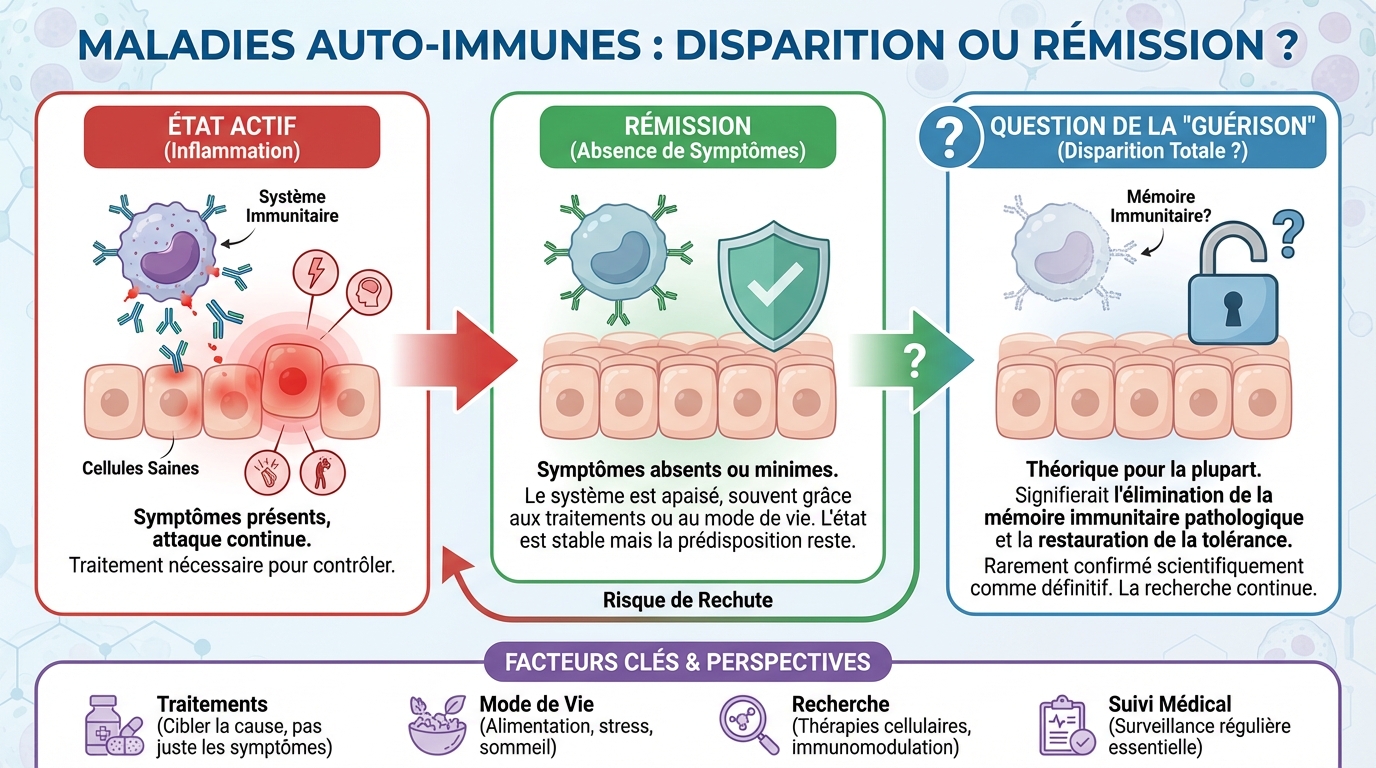
Peut-on guérir d’une maladie auto-immune ?
Le terme « guérison » signifie disparition durable de la maladie sans traitement, avec retour à un état immunitaire stable. Pour la majorité des maladies auto-immunes, une guérison complète reste rare. En revanche, une rémission clinique et parfois biologique, avec disparition des symptômes et normalisation des marqueurs inflammatoires, est possible et peut durer des années.
Dans certains cas précis, les symptômes peuvent s’éteindre presque totalement. La maladie cœliaque, par exemple, peut être contrôlée par un régime strict sans gluten. Certaines thyroïdites post-partum s’améliorent après quelques mois. Des troubles immunitaires comme le purpura thrombopénique idiopathique de l’enfant peuvent régresser. Pourtant, même dans ces situations, la surveillance reste de mise, car le terrain immunitaire persiste. La question « une maladie auto-immune peut elle disparaître » doit donc être envisagée comme « peut-elle entrer en rémission durable, parfois sans traitement ». C’est oui, mais pas pour tous les patients ni pour toutes les maladies.
Facteurs contribuant à la disparition
Plusieurs éléments augmentent les chances de rémission ou de stabilité prolongée :
- Détection précoce et contrôle rapide de l’inflammation, limitant les dommages tissulaires.
- Suppression d’un trigger identifié, comme le gluten dans la maladie cœliaque ou le tabac dans certaines formes de Crohn.
- Choix thérapeutique adapté au profil immunologique, avec objectifs « treat-to-target » et ajustements réguliers.
- Hygiène de vie soutenante (sommeil, activité physique adaptée, gestion du stress) et correction des carences (vitamine D, fer) si nécessaire.
- Épisodes hormonaux particuliers (grossesse, post-partum) pouvant moduler l’immunité, sous surveillance spécialisée.
Enfin, des caractéristiques individuelles comptent, comme des variants HLA, un microbiote favorable, ou un faible niveau de dommages initiaux. Ce sont rarement des facteurs isolés, mais une combinaison qui explique pourquoi une personne peut entrer en rémission quand une autre ne le peut pas.
Les traitements disponibles
Le but n’est pas seulement de soulager les symptômes, mais d’induire une rémission, prévenir les poussées et protéger les organes à long terme. Cette stratégie repose sur une évaluation personnalisée, des objectifs clairs, et un suivi régulier. L’idée « une maladie auto-immune peut elle disparaître » se transforme alors en « comment maximiser la probabilité d’une rémission durable ».
Parce que chaque profil immunitaire est unique, l’approche personnalisée est essentielle. Deux patients ayant la même maladie peuvent répondre différemment au même traitement. L’ajustement au fil du temps, voire la désescalade prudente quand l’état est contrôlé, fait partie du plan de soin.
Thérapies conventionnelles
Plusieurs classes thérapeutiques sont utilisées, souvent en combinaison et selon des protocoles validés :
- Anti-inflammatoires et antalgiques pour les symptômes, en première ligne et sur des périodes limitées.
- Corticostéroïdes pour contrôler rapidement une poussée, en visant la dose minimale et le sevrage progressif.
- Traitements de fond immunomodulateurs (DMARDs comme méthotrexate, hydroxychloroquine, sulfasalazine) pour modifier l’histoire naturelle de la maladie.
- Biothérapies ciblant des voies clés (anti-TNF, anti-IL-6, anti-IL-17, anti-intégrines, anti-CD20) et inhibiteurs de JAK selon l’indication et le risque.
- Thérapies spécifiques: immunoglobulines intraveineuses, échanges plasmatiques, ou traitements substitutifs (insuline dans le diabète de type 1, hormones thyroïdiennes dans Hashimoto).
Des stratégies de « treat-to-target » visent des critères objectifs (absence de poussée, normalisation CRP, cicatrisation muqueuse en MICI, activité minimale en PR). Quand ces cibles sont atteintes de façon stable, l’équipe peut envisager de réduire progressivement la dose ou l’intensité. Cela répond à la question pratique « une maladie auto-immune peut elle disparaître sous traitement ou après l’avoir arrêté » avec prudence: parfois oui, chez une minorité sélectionnée, mais avec un plan de surveillance serré.
Les approches complémentaires jouent un rôle de soutien. Une activité physique régulière et adaptée améliore douleur, fatigue et capacité fonctionnelle. Un schéma alimentaire de type méditerranéen peut réduire l’inflammation systémique et contribuer à la santé du microbiote. La gestion du stress (respiration, sophrologie, thérapies cognitives) aide à réduire la fréquence des poussées chez certains patients. Ces mesures ne remplacent pas les traitements, mais renforcent leur efficacité et aident à stabiliser le terrain immunitaire.
Conseils pratiques simples à appliquer :
- Tenir un journal de symptômes et des déclencheurs perçus pour guider les ajustements thérapeutiques.
- Mettre à jour le calendrier vaccinal selon les recommandations, notamment avant l’introduction d’une biothérapie.
- Planifier des bilans réguliers (biologie, imagerie) pour détecter tôt les signes d’activité.
- Adopter une routine de sommeil réparatrice et une activité physique douce mais régulière.
- Discuter systématiquement des compléments et plantes avec le médecin afin d’éviter des interactions.
Se poser la question « une maladie auto-immune peut elle disparaître » a du sens, mais la priorité reste de construire, pas à pas, un contrôle durable et sûr, aligné sur votre mode de vie et vos objectifs.
Témoignages et études de cas
Les données scientifiques et l’expérience vécue se complètent. Dans plusieurs cohortes de polyarthrite rhumatoïde traitées intensivement, 20 à 50% des patients atteignent la rémission sous traitement, et environ 10 à 20% maintiennent une rémission après réduction progressive. En MICI, une cicatrisation muqueuse durable est liée à moins de poussées et à de meilleures perspectives de travail et de qualité de vie. Ce type de chiffres nourrit l’espoir tout en gardant des attentes réalistes.
Ces trajectoires ne sont pas linéaires. Une personne peut se stabiliser, réduire les traitements, puis connaître une poussée des années plus tard. Poser dès le départ la question « une maladie auto-immune peut elle disparaître » aide à planifier et à donner du sens aux efforts quotidiens, sans s’autoflageller si des ajustements sont nécessaires.









